- Por que a U-Net ganhou espaço na mamografia assistida
- O dado que explica a adoção
- Onde a mamografia assistida entra no fluxo clínico
- Exemplo real de integração
- O que mudou em 2026: validação local e governança
- Três métricas que passaram a mandar
- Dados, arquitetura e o papel da U-Net frente a outros modelos
- Por que a segmentação é tão útil
- Tendências para os próximos 12 meses na radiologia
- O que os serviços devem comprar
A mamografia assistida com U-Net começou 2026 em posição mais madura do que em ciclos anteriores. O que antes aparecia em provas de conceito agora surge em fluxos reais de triagem, segunda leitura e apoio à priorização de exames suspeitos.
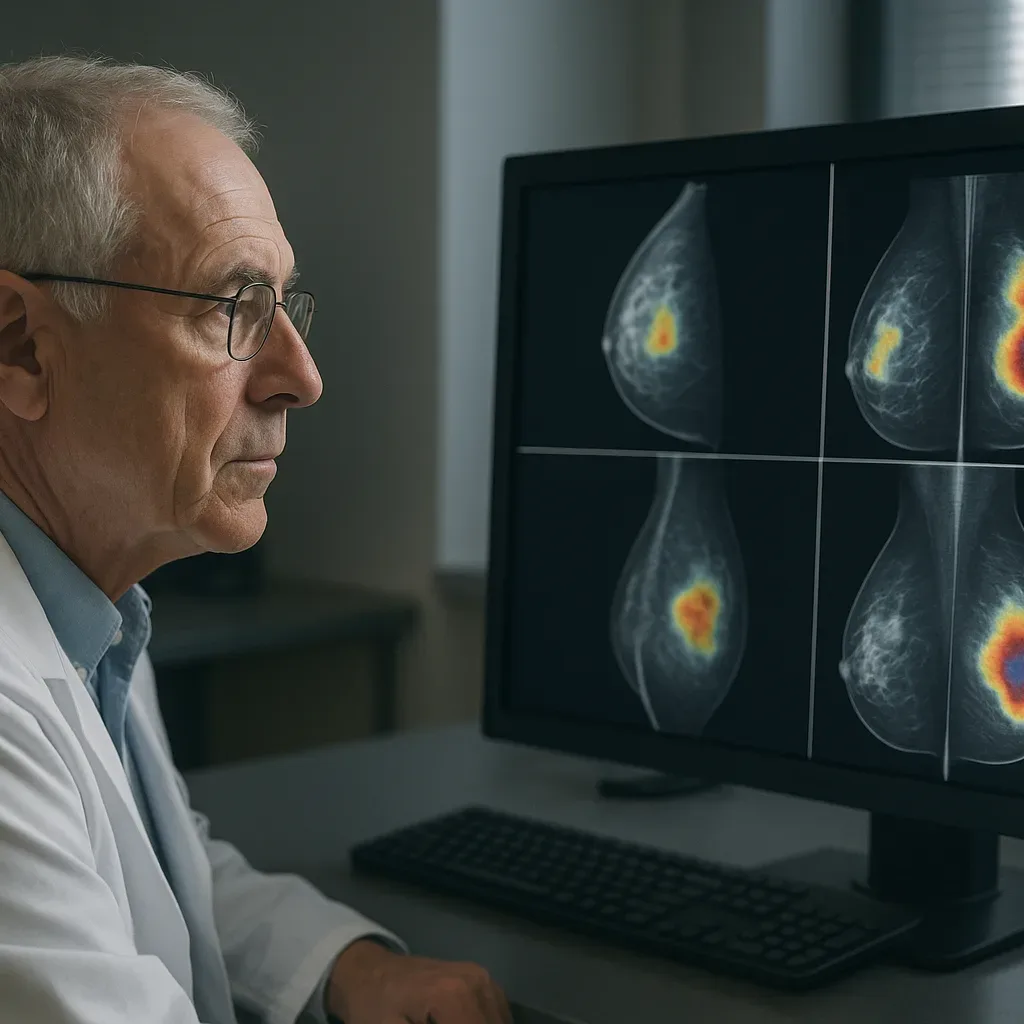
O movimento é claro: hospitais e clínicas querem reduzir atraso de laudo, elevar sensibilidade em lesões pequenas e manter controle sobre falso-positivos. Nesse cenário, a U-Net segue relevante por sua arquitetura CNN de segmentação, útil para localizar massas, assimetrias e microcalcificações com granularidade clínica.
Por que a U-Net ganhou espaço na mamografia assistida
A U-Net permanece forte porque resolve um problema prático: segmentar estruturas pequenas em imagens complexas. Em mamografia, isso ajuda a destacar regiões suspeitas sem exigir um modelo excessivamente pesado. Em 2026, a preferência do mercado recai sobre soluções que entregam sensibilidade acima de 90% em cenários de triagem interna, com leitura humana obrigatória na etapa final.
O desenho em encoder-decoder, com skip connections, preserva detalhes finos. Isso é valioso em lesões de poucos milímetros, onde o ruído do tecido mamário pode esconder achados relevantes. Em estudos e benchmarks recentes, arquiteturas derivadas de U-Net seguem entre as mais usadas em segmentação médica, inclusive em bases públicas e privadas. Para referência técnica, vale consultar revisões em Nature e materiais da RSNA.
O dado que explica a adoção
Um ponto decisivo é o ganho operacional. Em fluxos de alta demanda, sistemas assistidos por IA podem priorizar listas de leitura e reduzir o tempo de triagem em 20% a 40%, dependendo do desenho do serviço. Isso não elimina o radiologista; organiza a fila com mais inteligência.
Onde a mamografia assistida entra no fluxo clínico
Na prática, a mamografia assistida com U-Net aparece em três pontos: pré-leitura, segunda opinião e priorização. O primeiro uso é o mais comum. O algoritmo marca áreas de atenção antes do radiologista abrir o caso. O segundo uso ajuda em equipes menores, com revisão cruzada. O terceiro é crítico em serviços com backlogs.
A mamografia assistida com U-Net deixou de ser promessa de laboratório e entrou na fila de leitura clínica.
Em centros com volume alto, a triagem baseada em IA pode separar exames de rotina de casos com maior probabilidade de achado, reduzindo atraso de laudo em horas ou dias. Esse tipo de organização importa mais do que a promessa de leitura autônoma. A literatura já mostra que o valor clínico cresce quando a IA está acoplada a workflow, e não operando isolada.
Exemplo real de integração
Hospitais que usam PACS com módulos de IA costumam integrar saída em formato DICOM ou overlay com heatmaps. Isso permite que o radiologista veja a sugestão sem sair do ambiente principal. Em ambientes regulados, a rastreabilidade do modelo, versão e data de inferência passou a ser requisito básico de auditoria.
O que mudou em 2026: validação local e governança
Se 2024 e 2025 foram anos de experimentação, 2026 exige evidência local. Uma U-Net treinada em um dataset internacional pode falhar quando encontra equipamentos, protocolos ou perfis populacionais diferentes. Por isso, a adoção clínica está migrando para validação por centro, com recalibração e monitoramento de drift.
Esse ponto ficou mais sensível após discussões regulatórias em órgãos como FDA e ANS, além de diretrizes sobre software como dispositivo médico. O mercado já entendeu que precisão média não basta. É preciso provar desempenho em subgrupos, faixas etárias e densidade mamária distinta.
Três métricas que passaram a mandar
Hoje, os comitês clínicos olham especialmente para sensibilidade, especificidade e AUC. Em mamografia, um falso-negativo tem custo clínico alto. Já um falso-positivo em excesso aumenta biópsias desnecessárias e ansiedade. A solução competitiva tende a entregar equilíbrio entre esses três números, com relatórios transparentes.
Dados, arquitetura e o papel da U-Net frente a outros modelos
A U-Net não venceu por ser a mais nova, e sim por ser robusta. Em mamografia assistida, ela compete com CNNs mais profundas, modelos híbridos e até Transformers leves para visão. Ainda assim, a U-Net segue preferida em muitos pipelines porque exige menos dados do que redes muito complexas e oferece segmentação mais interpretável.
Em 2026, o valor não está em detectar tudo, mas em priorizar melhor o que o radiologista precisa ver primeiro.
Uma base de treino bem curada costuma combinar mamografias bilaterais, marcações de radiologistas e balanceamento entre casos positivos e negativos. Em datasets públicos, a prevalência de câncer de mama costuma ficar abaixo de 15%, o que obriga técnicas de oversampling, augmentation e loss functions adaptadas, como Dice Loss e Focal Loss.
Por que a segmentação é tão útil
Ao marcar a região suspeita, a U-Net ajuda na explicação clínica. O médico não recebe apenas uma nota de risco; ele vê onde o modelo concentrou atenção. Em um ambiente com pressão por rastreabilidade, essa camada visual pesa muito. É também por isso que soluções com Grad-CAM, attention maps e relatórios de confiança ganharam espaço.
Tendências para os próximos 12 meses na radiologia
Nos próximos 12 meses, a mamografia assistida com U-Net deve avançar em quatro frentes. A primeira é a integração com modelos multimodais, que cruzam imagem, histórico e laudo anterior. A segunda é a personalização por equipamento e por população. A terceira é a auditoria contínua de performance. A quarta é a automação parcial de workflows, com priorização dinâmica.
Também deve crescer o uso de fine-tuning local em vez de depender apenas de modelos genéricos. Clínicas com maior maturidade em dados vão ajustar o modelo à sua realidade, usando revalidação periódica. Isso aproxima a IA do padrão que já se vê em LLMs corporativos com RAG: menos generalização abstrata, mais contexto operacional.
O que os serviços devem comprar
Quem lidera radiologia em 2026 não procura apenas “IA de mamografia”. Procura integração com PACS, RIS, DICOM, logs de auditoria e dashboards de qualidade. Em outras palavras, compra governança. O algoritmo é só uma peça do sistema.
A IAIRON Academy ensina IA aplicada de forma prática. Conheça aqui.